Zaktualizowano: 24 października.2022 r.
Trądzik to najczęstszy problem skórny, z jakim borykają się młode osoby. Krosty, zaskórniki czy też zaczerwienienie twarzy zwykle wiązane są z okresem dojrzewania. Warto pamiętać, że coraz częściej trądzik to problem również osób dorosłych. Jakie są przyczyny powstawania zmian trądzikowych? W jaki sposób rozpoznać trądzik? Jak wygląda leczenie? Kiedy należy podawać leki doustne? W jaki sposób pielęgnować skórę trądzikową? Jakie kosmetyki wybrać? Sprawdź w poniższym artykule.
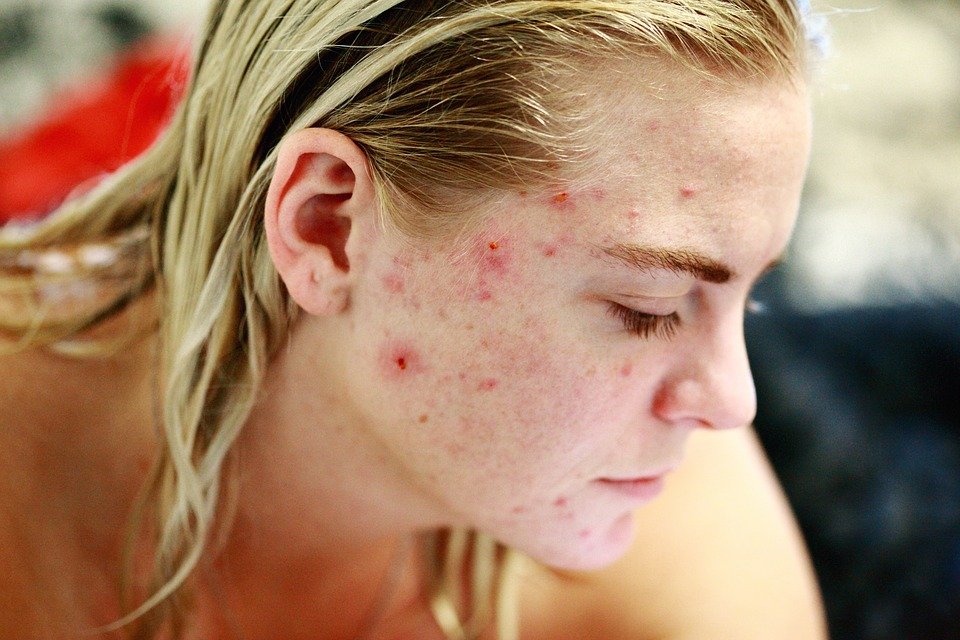
Trądzik zwyczajny – u kogo występuje?
Trądzik zwyczajny (acne vulgaris) to najczęstszy problem skórny, z jakim borykają się pacjenci i dermatolodzy, często będący przyczyną poważnych frustracji wśród pacjentów. Szacuje się, że zmiany trądzikowe występują u 80-100% osób w wieku od 11 do 30 roku życia. Zmiany występujące w przebiegu trądziku mogą mieć różne nasilenie, u niektórych pacjentów będą to pojedyncze zaskórniki, jednak nawet u 15% trądzik może mieć charakter ciężkiego stanu zapalnego z licznymi surowiczymi wypryskami.
Według danych statystycznych szczyt zachorowania na trądzik przypada na 14 – 17 rok życia u dziewcząt oraz na 16-19 rok życia u chłopców. Dlatego właśnie trądzik kojarzy Nam się przede wszystkim z okresem dojrzewania. Aktualnie sytuacja ta zaczyna się jednak nieco zmieniać, ponieważ zwiększył się średni wiek osób zgłaszających się po poradę do dermatologa, w chwili obecnej trądzik to również częsty problem osób około 30 roku życia. Część z tych pacjentów już wcześniej miała zmiany trądzikowe, a porady szuka w związku z długotrwałym utrzymywaniem się zmian.
Warto pamiętać, że zmiany trądzikowe zwykle ustępują po około 3 do 5 lat, choć zdarza się, że objawy utrzymują się przez wiele lat. Niestety nie można jednoznacznie przewidzieć jak długo potrwa walka z trądzikiem.
Trądzik – w jaki sposób powstaje?
Mechanizm powstawania zmian trądzikowych został gruntownie przebadany, i jest częstym tematem dyskusji, głównie ze względu na powszechność występowania choroby oraz poszukiwanie czynników mogących wpływać na zaostrzenie zmian skórnych.
Uważa się, że powstawanie zmian trądzikowych ma związek z kilkoma składowymi:
- Nadprodukcją łoju
- Zaburzeniami rogowacenia w jednostkach włosowo-łojowych
- Kolonizacją gruczołów łojowych przez bakterie o nazwie Propionibacterium acnes
- Rozwojem stanu zapalnego
Wiemy, jakie są przyczyny, jednak jak wygląda powstawanie zaskórników „od podszewki”? A więc nadmierna produkcja łoju (produkowany jest przez komórki o nazwie sebocyty, w jego skład wchodzą głównie tłuszcze) oraz hiperkeratynizacja ujść mieszków włosowych prowadzi do powstania małych zaskórników wypełnionych łojem i keratyną. To blokuje ujścia mieszków, a ilość łoju i keratyny stale rośnie. Taka sytuacja jest doskonałą pożywką dla bakterii Priopionibacterium acnes, które zasiedlają jednostkę włosowo-łojową. Bakterie te są odpowiedzialne za hydrolizowanie cząsteczek kwasów tłuszczowych, wytworzone w ten sposób wolne kwasy tłuszczowe działają drażniąco na ściany gruczołu łojowego, co doprowadza do rozwoju stanu zapalnego i aktywacji układu immunologicznego. Efektem przedstawionego procesu jest powstanie zaskórników oraz zmian zapalnych (grudek, krost, guzków, zaczerwienia), czyli typowych objawów trądziku.
Warto wiedzieć, że sama obecność na skórze P.acnes nie oznacza od razu trądziku, bakteria ta znajduje się również na zdrowej skórze, stąd nie jest ona jedyną przyczyną powstawania zmian trądzikowych a jedynie jednym z czynników biorących udział w mechanizmie powstawania zaskórników.
Wróćmy jednak na chwilę do początku, skąd nadmierna produkcja łoju? Występowanie zmian trądzikowych ma ścisły związek z gospodarką hormonalną. Głównym hormonem pobudzającym sebocyty do produkcji łoju jest dihydrotestosteron. Po podaniu preparatów antyandrogenowych zmniejsza się liczba zaskórników.
Innym czynnikiem, którego rolę w patogenezie trądziku i produkcji serum potwierdzono niedawno jest insulinopodobny czynnik wzrostu -1 (IGF-1). Fizjologicznie stężenie IGF-1 zwiększa się w okresie dojrzewania, a więc w okresie, gdy najczęściej występują zmiany trądzikowe. Ponadto udowodniono w badaniach klinicznych, że stężenie IGF-1 ma ścisły związek z nasileniem zmian trądzikowych oraz łojotokiem. Co ciekawe dieta hiperglikemiczna, a więc bazująca na produktach o wysokim indeksie glikemicznym (słodycze, słodzone napoje, biała mąka, jasne pieczywo) pobudza keratynizację ujść mieszków włosowych oraz tworzenie zaskórników. Antidotum na działanie IGF-1 jest cynk, który hamuje rozwój procesów zapalnych oraz dieta oparta na produktach o niskim indeksie glikemicznym. Właściwa dieta stanowi, więc istotny element walki ze zmianami trądzikowymi.
Trądzik – nasilenie zmian skórnych
Z pewnością każda osoba borykająca się choćby z pojedynczymi zaskórnikami zauważyła, że ich liczba nie zawsze jest taka sama. Zdarzają się sytuacje, w których występuje nasilenie zmian skórnych a liczna zaskórników znacznie się zwiększa. Co może wpływać na kondycję Naszej skóry?
- Zmiany hormonalne – Większość kobiet obserwuje nasilenie zmian trądzikowych w okresie przedmiesiączkowym
- Dieta – Jak już wcześniej wspominaliśmy w patogenezie trądziku istotne znaczenie ma insulinopodobny czynnik wzrostu -1. Dieta oparta na niskim indeksie glikemicznym, bogata w proteiny może zmniejszyć nasilenie zmian skórnych. Według niektórych badań może pomóc również ograniczenie nabiału, co tłumaczy się dodawaniem preparatów hormonalnych do pasz oraz odmiennym rytmem produkcji mleka u krów.
- Słońce – udowodniono, że promieniowanie UVA/UVB, światło niebiesko-czerwone, światło zielone, światło niebieskie, światło fioletowe oraz pełne spektrum światła widzialnego wpływa na poprawę zmian trądzikowych. Te odkrycia skutkują wykorzystaniem w leczeniu trądziku takich metod jak: terapia fotodynamiczna, pulsacyjny laser barwnikowy, laser potasowo-tytanowo-fosforanowy oraz intensywne światło impulsowe.
- Leki – Istnieje cały szereg leków, które mogą odpowiadać za nasilenie zmian trądzikowych. Należą do nich: steroidy anaboliczne, glikokortykosteroidy, ACTH, leki przeciwgruźlicze, leki przeciwpadaczkowe, leki przeciwdepresyjne, halogenki, witamina B12 oraz barbiturany. Warto również wspomnieć, że osoby borykające się z trądzikiem powinny unikać basenów z chlorowaną wodą, ponieważ ekspozycja na chlor również może nasilać zmiany skórne.
- Palenie papierosów– Dość dyskusyjny czynnik, ponieważ istnieją badania, w których wykazano związek pomiędzy ilością wypalanych dziennie papierosów a nasileniem zmian trądzikowych. Z drugiej strony inne opracowania mówią o braku wpływu papierosów na trądzik. Choć zdania są podzielone, pamiętajmy, że papierosy szkodzą Naszemu zdrowiu, jeśli nie cerze to z pewnością płucom.
- Stres – W sytuacjach stresowych zwiększa się ilość kortyzolu we krwi, hormon ten działa podobnie do androgenów i może nasilać występowanie zmian trądzikowych.
Trądzik – jedna choroba, wiele twarzy
U każdego pacjenta rodzaj i ilość zmian skórnych są nieco inne. Najczęściej zmiany trądzikowe dotyczą twarzy, rzadziej pleców i klatki piersiowej. Choć zdarza się, że wypryski widoczne są również na kończynach i pośladkach.
W zależności od tego, z jakim typem wykwitów trądzikowych mamy do czynienia, możemy wyróżnić różne rodzaje trądziku:
- Trądzik zaskórnikowy –to najlżejsza forma trądziku, występują białawe lub czarne punkciki potocznie zwane wągrami
- Trądzik grudkowo-krostowy – charakteryzuje się wypukłymi, czerwonymi zmianami skórnymi wynikającymi z rozwoju stanu zapalnego wokół gruczołów łojowych
- Trądzik ropowiczy – to zaawansowana postać trądziku dotycząca głębszych warstw skóry, w tym przypadku występują zmiany skórne wypełnione ropą
- Trądzik bliznowcowy– blizny są następstwem występujących wcześniej zmian trądzikowych
Z drugiej strony wśród dermatologów istnieje również inny podział, ze względu na ciężkość objawów klinicznych, na:
- Trądzik łagodny – to tak naprawdę trądzik zaskórnikowy oraz łagodne postacie trądziku grudkowo-krostowego
- Trądzik średnio nasilony – a więc cięższe postacie trądziku grudkowo-krostowego oraz łagodne postacie trądziku ropowiczego
- Trądzik ciężki – czyli nasilona postać trądziku ropowiczego
Trądzik – leczenie miejscowe retinoidami
Retinoidy to jedne z podstawowych leków stosowanych do miejscowego leczenia zmian trądzikowych. Zwykle w 60% przypadków leczenie miejscowe jest wystarczające i nie ma konieczności podawania leków doustnych.
Do retinoidów, będących pochodnymi witaminy A, należą: tretynoina, izotretynoina i retinaldehyd. Mechanizm działania tych leków polega na działaniu keratolitycznym, co doprowadza do opróżniania ujść mieszków włosowych z zalegającego łoju. Drożne ujścia mieszków włosowych zapobiegają dalszemu gromadzeniu się łoju, co pociąga za sobą zmniejszenie stanu zapalnego oraz zahamowanie namnażania się P. acnes (retinoidy nie mają działania przeciwbakteryjnego, jednak na skutek zmiany środowiska bakteria traci „pokarm”). Ponadto retinoidy stosowane w połączeniu z innymi lekami przeciwtrądzikowymi ułatwiają ich penetrację do właściwej warstwy skóry.
Niestety retinoidy to leki, które mają również szereg działań niepożądanych, przez co terapia pochodnymi witaminy A może okazać się kłopotliwa dla pacjentów. Działania niepożądane obejmują:
- Podrażnienie skóry
- Złuszczanie się skóry
- Uczucie suchości, pieczenia
- Świąd skóry
- Nadwrażliwość na promieniowanie słoneczne
- Hipo oraz hiper pigmentacja skóry
Aby zminimalizować ryzyko wystąpienia działań niepożądanych należy pamiętać o stosowaniu się do zaleceń dermatologa. Preparaty te nakładamy na cały obszar skóry objęty zmianami, przez pierwszy tydzień robimy to wieczorem, co 3 dni, w kolejnym tygodniu preparat nakładamy wieczorem, co 2 dni, a w kolejnych tygodniach retinoidy można nakładać już codziennie wieczorem. Jednocześnie z retinoidami stosujemy preparaty nawilżające, które złagodzą podrażnienia oraz kremy z wysokimi filtrami przeciwsłonecznymi.
Należy liczyć się z tym, że przez pierwsze 2-4 tygodnie stosowania retinoidów może dojść do nasilenia zmian trądzikowych (zmiany niezapalne przechodzą w zmiany zapalne), widoczna poprawa kliniczna oraz ustąpienie podrażnień następuje po około 2 miesiącach.
Pamiętajmy o jednej bardzo ważnej rzeczy, w ciąży nie stosuje się retinoidów, ponieważ udowodniono ich szkodliwy wpływ na rozwijający się płód.
Trądzik – leczenie miejscowe, co jeśli nie retinoidy?
Jak już wspominaliśmy, retinoidy to podstawowe, ale nie jedyne leki stosowane w leczeniu trądziku. Do innych związków wykorzystywanych do walki ze zmianami trądzikowymi, samodzielnie lub w połączeniu z retinoidami należą:
- Nadtlenek benzoilu – Ma właściwości przeciwbakteryjne (bardzo silne) i keratolityczne, a co ważne nie wywołuje lekooporności. Przy stosowaniu maści, żeli bądź kremów (dostępnych w stężeniu od 4 do 10%) należy liczyć się z możliwymi podrażnieniami.
- Kwas azelainowy – Działa przeciwzapalnie, przeciwbakteryjnie i keratolitycznie. Jest słabszy w działaniu od retinoidów i nadtlenku benzoilu, ale ma z kolei dobrą tolerancję. Kwas azelainowy występuje zwykle w stężeniu 15-20% w żelach i kremach oraz jako dodatek do peelingów.
- Antybiotyki miejscowe – Często zdarza się, że w leczeniu trądziku istnieje konieczność zastosowania miejscowych antybiotyków. Należy to robić jednak tylko w ostateczności, ponieważ nieprzemyślane i częste stosowanie antybiotyków powoduje, że bakterie „uodparniają” się na lek, co prowadzi do rozwoju lekooporności. Do antybiotyków stosowanych miejscowo należą: klindamycyna, erytromycyna i cykliczny węglan erytromycyny. Antybiotyki stosuje się do wycofania się zmian zapalnych, ale nie dłużej niż 12 tygodni. Aby zminimalizować problem antybiotykooporności nie stosuje się antybiotyku samodzielnie, ale w połączeniu z nadtlenek benzoilu.
- Jakie więc preparaty skojarzone może przepisać Nam lekarz? Połączenie nadtlenku benzoilu i klindamycyny (preparat Duac), połączenie nadtlenku benzoilu i adapalenu (preparat Epiduo), połączenie tretynoiny i erytromycyny (preparat Aknemycin Plus), połączenie izotretynoiny i erytromycyny (preparat Isotrexin) oraz erytromycyny i octanu cynku (preparat Zineryt)
Trądzik – kiedy leczenie miejscowe nie jest wystarczające?
Zwykle, gdy mamy do czynienia z umiarkowaną lub ciężką postacią trądziku oprócz leczenia miejscowego lekarz zaleca również terapię doustną. Dzieje się tak również u pacjentów, u których nawet niewielkie zmiany skórne pozostawiają po sobie blizny, bliznowce lub znaczne przebarwienia prozapalne. Do leków wykorzystywanych w terapii doustnej należą: antybiotyki, retinoidy oraz leki hormonalne.
Antybiotyki doustne
Do antybiotyków doustnych stosowanych wspomagająco w leczeniu trądziku należą makrolidy oraz tetracykliny. Przy czym makrolidy stanowią grupę leków stosowanych u osób nietolerujących tetracyklin, u kobiet w ciąży, matek karmiących i dzieci poniżej 12 roku życia. Przeciwbakteryjne działanie antybiotyków dotyczy nie tylko P.acnes ale również innej bakterii bytującej na skórze – S.epidermidis.
Należy pamiętać, że stosowanie antybiotyków wiąże się z możliwością wystąpienia działań niepożądanych. Przede wszystkim należy unikać ekspozycji na promieniowanie i stosować fotoprotekcję (kremy z filtrem powyżej SPF15). Inne działania niepożądane to: żółtaczka, wzrost stężenia transaminaz ASPAT i ALAT we krwi, zaburzenia żołądkowo-jelitowe, drożdżyca pochwy, zaburzenia krzepnięcia.
W trakcie kuracji antybiotykowej, nie spożywajmy tetracyklin razem z produktami nabiałowymi, ponieważ może to doprowadzić do utraty właściwości biologicznych leku. Antybiotyk przyjmujemy, więc godzinę przed lub dwie godziny po posiłku.
Ponadto tetracykliny osłabiają efekt stosowania doustnych środków antykoncepcyjnych, a antybiotyków nie stosuje się dłużej niż trzy miesiące.
Doustna izotretynoina
Działanie retinoidów zarówno podawanych doustnie jak i aplikowanych w formie maści jest podobne. Leki te zmniejszają wydzielanie łoju, tworzenie się zaskórników, rozwój stanu zapalnego oraz kolonizację jednostki włosowo-łojowej przez P.acnes.
Zgodnie z zarządzeniami Europejskiej Agencji Lekowej doustna forma izotretynoiny jest zalecana w ciężkich postaciach trądziku, niereagującego na standardową kurację doustnym antybiotykiem i leczenie miejscowe. Jednak ze względu na ogromny aspekt psychologiczny choroby Polskie Towarzystwo Dermatologiczne rekomenduje stosowanie retinoidów również w lżejszych postaciach trądziku.
Bez względu na nasilenie zmian trądzikowych przyjmowanie izotretynoiny musi być ściśle kontrolowane przez lekarza, a pacjenci muszą mieć świadomość działań niepożądanych i zaleceń dotyczących przyjmowania leku.
O czym więc trzeba wiedzieć stosując leki?
- Preparaty z izotretynoiną przyjmujemy podczas posiłku o stałej porze dnia.
- Nie stosujemy równocześnie leków miejscowych z retinoidami ponieważ może to nasilać działania niepożądane.
- Jeśli dochodzi do nawrotu choroby po zakończeniu leczenia, dzieje się to zwykle w ciągu dwóch lat.
- Przez 6 miesięcy od zakończenia leczenia nie wykonujmy inwazyjnych zabiegów dermatologicznych (dermabrazja, peelingi)
- Podczas terapii doustnej często nawilżajmy i natłuszczajmy skórę.
- Warto stosować sztuczne łzy i żele do nosa z uwagi na wysychanie śluzówek i spojówek
- Bezwzględnie stosujmy kremy z wysokimi filtrami UV
- Pamiętajmy, że w początkowej fazie terapii, przez pierwszy lub drugi miesiąc może dojść do nasilenia zmian trądzikowych
Jak już wspominaliśmy stosowanie doustnych leków z izotretynoiną może wiązać się z szeregiem działań niepożądanych, takich jak:
- Suchość skóry ze świądem
- Zapalenie czerwieni wargowej
- Wysychanie błon śluzowych (krwawienia z nosa i odbytu)
- Podrażnienie, zaczerwienie skóry
- Złuszczanie się skóry na dłoniach i podeszwach stóp
- Nadwrażliwość na światło
- Zapalenie spojówek
- Scieńczenie włosów, łysienie
- Zwiększona łamliwość paznokci
- Nudności, biegunki, ból brzucha
- Ból głowy
- Zmęczenie, drażliwość
- Zaburzenia widzenia
- Bóle mięśniowe
- Zapalenie trzustki i wątroby
- Zwiększone stężenie enzymów wątrobowych i bilirubiny (2-3 krotny wzrost wartości enzymów wątrobowych wymaga modyfikacji diety i odstawienia alkoholu, jeśli nie przyniesie to rezultatu i stężenie enzymów wzrośnie ponad 3 krotnie należy przerwać przyjmowanie izotretynoiny)
- Wzrost stężenia cholesterolu
- Zaburzenia krzepnięcia
- Teratogenność
To właśnie ostatnie działanie niepożądane wymaga dużej uwagi. Stosowanie doustnej formy izotretynoiny jest kategorycznie zabronione u kobiet w ciąży. Niestosowanie się do tego zalecenia może doprowadzić do poronień samoistnych, przedwczesnego porodu oraz powstania licznych wad rozwojowych takich jak: wodogłowie, małogłowie wrodzony brak małżowiny usznej, brak lub niedorozwój przewodu słuchowego zewnętrznego, ubytki przegród serca, małoocze, wady twarzoczaszki, dysmorfia twarzy oraz nieprawidłowości w obrębie grasicy i przytarczyc.
Przed rozpoczęciem leczenia każda kobieta w wieku rozrodczym powinna wykonać test ciążowy a w trakcie leczenia i przynajmniej miesiąc po nim stosować skuteczną antykoncepcję.
Kolejnym niezwykle ważnym elementem stosowania preparatów z izotretynoiną jest ich łączenie z innymi lekami. Interakcje pomiędzy lekami mogą wpływać na skuteczność leczenia oraz spowodować nasilenie działań niepożądanych. Nie powinno się łączyć izotretynoiny z:
- Kwasem salicylowym i indometacyną, leki te „wypierają” izotretynoinę z połączeń białkowych odpowiedzialnych za jej transport w organizmie. Powoduje to zwiększone stężenie wolnej formy izotretynoiny w surowicy i wpływa na skuteczność leczenia.
- Karbamazepina – przy równoczesnym stosowaniu retinoidów zmniejsza się stężenie karbamazepiny a co za tym idzie spada jej skuteczność
- Tetracykliny – równoczesne stosowanie leków może doprowadzić do wystąpienia objawów nadciśnienia wewnątrzczaszkowego
- Suplementy zawierające witaminę A – stosowane razem z izotretynoiną mogą doprowadzić do przedawkowania (hiperwitaminozy) witaminy A
Doustna antykoncepcja hormonalna
Antykoncepcja hormonalna stosowana jest przede wszystkim, jako metoda zapobiegania ciąży. Jednak zgodnie z wytycznymi Światowej Organizacji Zdrowia preparaty te mogą zostać wydane nie tylko przez ginekologów po konsultacji, ale również przez dermatologów, w celu leczenia zmian trądzikowych. Skuteczność antykoncepcji hormonalnej jest związana z zawartym w nich estrogenem. Estrogeny odpowiadają za hamowanie produkcji łoju poprzez blokowanie receptorów oraz wpływ na ekspresję genów odpowiedzialnych za jego produkcje. Poza tym poprzez zahamowanie produkcji hormonów LH i FSH powodują redukcję wytwarzania testosteronu.
Przed rozpoczęciem stosowania terapii hormonalnej warto przeprowadzić konsultację ginekologiczną oraz wziąć pod uwagę przeciwwskazania do jej stosowania, takie jak: rak piersi, wirusowe zapalenie wątroby, zakrzepicę żylną, nadciśnienie tętnicze czy też migrenowe bóle głowy.
Jak dbać o skórę trądzikową?
Wiemy już, jakie są przyczyny trądziku i jak wygląda jego leczenie. Warto jednak wiedzieć jak dbać o skórę, aby osiągnąć jak najlepsze efekty leczenia:
- Dokładne oczyszczanie skóry – Przy pomocy delikatnych środków o kwaśnym pH (5,0-7,0) usuwamy nadmiar łoju, kurz, pot, zanieczyszczenia, makijaż. Nie pocierajmy zbyt mocno skóry i nie używajmy zasadowych mydeł i kosmetyków, aby nie podrażniać skóry.
- Nawilżanie – To bardzo ważny element pielęgnacji. Skóra zwłaszcza podczas leczenia retinoidami może się przesuszać, dlatego istotna jest odbudowa lipidowej bariery skóry. Do codziennej pielęgnacji wybierajmy preparaty lekkie, o nietłustej konsystencji
- Preparaty działające przeciwzaskórnikowo oraz przeciwłojotokowo – Do walki z trądzikiem w drogeriach i aptekach znajdziemy cały szereg produktów. Dobry efekt oczyszczający uzyskamy wybierając preparaty oparte na niskich stężeniach kwasów np. glikolowego czy też salicylowego. Oprócz kremu dobrze jest stosować również peelingi, które pomogą usunąć martwy naskórek i odświeżyć skórę. Poza preparatami z dodatkiem substancji aktywnych dobierzmy również krem z wysokim filtrem przeciwsłonecznym.
- Matowienie skóry – Preparaty matujące skórę nie mają działania leczniczego ani pielęgnacyjnego, pozwalają jednak zmniejszyć nadmierny połysk i uzyskać pożądany efekt kosmetyczny. W trakcie codziennego makijażu należy pamiętać o odpowiednim czyszczeniu i dezynfekcji gąbek i pędzli, których używamy, aby nie rozsiewać bakterii.

Doktor nauk medycznych, absolwentka Uniwersytetu Medycznego im. Piastów Śląskich we Wrocławiu na
kierunku analityka medyczna (medycyna laboratoryjna). Aktualnie związana z Kliniką Hematologii i
Transplantacji Szpiku Uniwersyteckiego Szpitala Klinicznego, gdzie pracuje na stanowisku młodszego
asystenta, na co dzień zajmując się diagnostyką genetyczną pacjentów z chorobami
hematologicznymi. Aktywny uczestnik wielu konferencji naukowych oraz autor licznych publikacji
naukowych, również tych o zasięgu międzynarodowym. Laureatka „Diamentowego Grantu”
przyznanego przez Ministerstwo Nauki oraz Szkolnictwa Wyższego, w ramach, którego zrealizowała
swoją pracę doktorską na Wydziale Lekarskim (Katedra Medycyny Sądowej) Uniwersytetu
Medycznego we Wrocławiu. Wolne chwile spędza aktywnie, na rowerze bądź boisku do squasha.
Medycyna to nie tylko praca, ale również pasja, dlatego wciąż poszerzam swoją wiedzę, uczestnicząc
w różnych szkoleniach. Wiedza przekazywana za pośrednictwem Naszego serwisu ma przybliżyć
medycynę każdemu pacjentowi i pozwolić odpowiedzieć na nurtujące pytania.
Jeśli mają Państwo pytania, bądź interesuje Was dany temat, zapraszam do kontaktu mailowego.



